Симптомы псориаза разнятся от случая к случаю. Тем не менее, практически у каждого пациента наблюдаются один или несколько из нижеперечисленных:
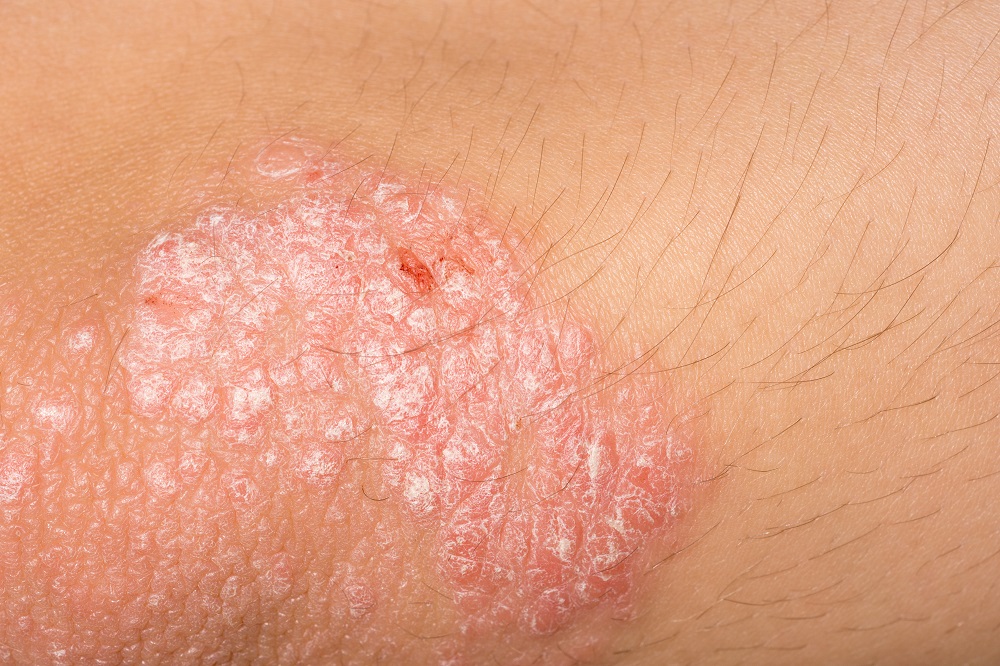
- очаги покрасневшей кожи, покрытой белыми, серебристыми чешуйками (несколько очагов на теле или обширные поражённые участки);
- маленькие шелушащиеся очаги;
- сухая потрескавшаяся кожа, иногда с кровоточивостью;
- зуд, жжение, боль;
- тонкие, пористые или крошащиеся, обесцвеченные ногти;
- онемение в суставах, отёчные суставы;
- хлопья отмершей кожи в волосах и на плечах, особенно после почесывания кожи головы;
- маленькие каплевидные язвы на теле, руках, ногах и голове;
- очаги красной, воспалённой кожи.
Выделяют следующие виды псориаза:
- Пятнистый псориаз (наиболее распространённый): у пациентов сухая, склонная к трещинам, покрасневшая повреждённая кожа, покрытая серебристыми чешуйками. Пятна (несколько или много) зудят, а могут и болеть. Поражённой может быть любая часть тела.
- Псориаз ногтей: этот вид псориаза поражает ногти пальцев рук и ног, в результате чего на ногтевой пластине образуются лунки, ногти меняют цвет и растут неправильно. Существует даже вероятность отделения ногтевой пластины или её крошения.
- Псориаз кожи головы: характерные красные, покрытые белыми чешуйками очаги воспаления на волосистой части головы. Больные могут заметить хлопья отмершей кожи в волосах и на плечах, особенно после почесывания головы.
- Каплевидный псориаз: чаще всего от этого вида псориаза страдают дети или молодежь. Вызывает его бактериальная инфекция, в частности, стрептококковое горло. На теле, руках, ногах и коже головы образуются каплевидные язвы, покрытые тонкой мембраной. Симптомы могут появиться однократно, а затем пройти сами по себе, или могут повторяться эпизодически.
- Обратный псориаз (псориаз сгибательных поверхностей): этот тип псориаза поражает кожу в подмышечных впадинах, в паху, под грудью и вокруг гениталий. На поражённых участках возникают гладкие красные воспаления, которые разрастаются от трения и пота. Стать причиной обратного псориаза может, в частности, грибковая инфекция.
- Псориатический артрит: в зависимости от степени тяжести такой псориаз проявляется не только очагами воспалённой шелушащейся кожи, но и обесцвечиванием ногтей и появлением лунок на ногтевой пластине. Также для псориатического артрита характерны отёки и боли в суставах. Этот вид псориаза, прогрессируя, может привести к снижению подвижности суставов, а в особо тяжёлых случаях к необратимому их поражению и деформации.
Большинство видов псориаза протекают циклично: после нескольких недель или месяцев обострения, симптомы сходят на нет вплоть до полной ремиссии.
Причины псориаза не до конца изучены, но учёные склоняются к тому, что возникновение этого заболевания связано с нарушениями в работе иммунной системы на клеточном уровне.
Также врачи утверждают, что примерно 10% населения имеют генетическую предрасположенность к псориазу. При этом болезнь развивается всего у 2-3% населения.
Это говорит о том, что для развития псориаза необходимо сочетание изменений определённых генов с подверженностью внешним воздействиям, так называемым триггерным факторам.
Триггерные факторы (факторы риска):
- cтресс;
- курение;
- злоупотребление алкоголем;
- лишний вес;
- солнечные ожоги;
- раздражения кожи, вызванные внешними факторами;
- стрептококковые инфекции;
- приём определённых лекарственных препаратов (в том числе снижающих кровяное давление бета-блокаторов, противомалярийных средств и йодидов).
Больные псориазом входят в группу повышенного риска развития следующих заболеваний:
- псориатический артрит;
- ожирение и метаболический синдром;
- заболевания почек;
- сахарный диабет второго типа;
- артериальная гипертензия и другие сердечно-сосудистые заболевания;
- заболевания глаз (конъюнктивит, блефарит, увеит);
- аутоиммунные заболевания (глютеиновая болезнь, склероз, воспалительные заболевания кишечника);
- болезнь Паркинсона.
Псориаз также увеличивает риск:
- низкой самооценки;
- депрессии;
- социальной изоляции;
- проблем на работе.
Все эти факторы могут заметно снизить качество жизни.
Как правило, дерматологи ставят диагноз псориаз на основе результатов осмотра кожи, волосистой части головы и ногтей, после сбора анамнеза. Псориаз не заразен, но может передаваться по наследству. Именно поэтому при постановке диагноза учитывают семейный анамнез. В редких случаях врач берёт образец кожи на анализ, чтобы исключить другие заболевания, такие как себорейный дерматит, лишай Вильсона, трихофития кожи, розовый лишай и другие.
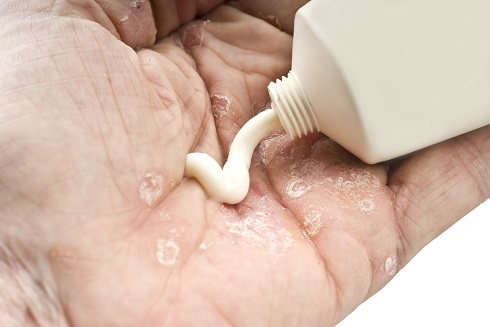
Цель лечения — остановить ускоренный рост клеток, уменьшить воспаление, количество и размер пятен сыпи, снять шелушение и возвратить коже гладкость. Подобрать подходящее средство может только дерматолог, потому что эффективность лекарств очень индивидуальна.
Варианты лечения:
- Препараты местного применения: это обычно первое, что назначают после постановки диагноза. Такие препараты наносят на кожу, чтобы нормализовать или замедлить репродукцию клеток и уменьшить воспаление. Чаще всего для местного применения назначают кортикостероиды. Это противовоспалительные средства, снимающие покраснение и способствующие заживлению поражённых участков. Также при псориазе прописывают антралин, синтетический витамин D3 и витамин А.
- Фототерапия: поражённые места регулярно под контролем врача подвергают воздействию ультрафиолетовых лучей.
- Биологические препараты: используют в лечении тяжелых форм псориаза и псориатического артрита, которые устойчивы к другим терапевтическим методам. Введение таких препаратов осуществляется путём инъекций или внутривенных капельниц.
- Системное лечение: системные лекарственные препараты вводят перорально или путем инъекций. Они воздействуют на все тело. Обычно системную терапию назначают пациентам с умеренными и тяжёлыми формами псориаза и псориатического артрита.
- Новые пероральные средства: направлены на снятие симптоматики за счёт подавления деятельности определённого вида молекул, вовлечённых в воспалительный процесс.
- Нетрадиционная и альтернативная медицина: имеются в виду оздоровительные системы, практики и препараты, не признанные западной медициной. По большей части такие методы направлены на профилактику заболеваний и снятие болей. Примеры: акупунктура, массаж биологически активных точек кожи (акупрессура), рейки (метод психотерапии и самосовершенствования), массаж, медитация, ароматерапия, спа-терапия, йога, тайчи, противовоспалительная диета.
Как таковых мер профилактики псориаза не существует, так как пока не удалось выявить точные причины его возникновения. Тем не менее, люди, страдающие этим заболеванием, в ходе самонаблюдения могут выявить факторы, провоцирующие обострения, и постараться избегать их.
Самопомощь при псориазе:
- откажитесь от курения;
- сократите потребление алкоголя;
- сбросьте лишний вес;
- с осторожностью принимайте душ и ванну, помните, что:
- сухая кожа более подвержена раздражению и зуду;
- слишком частое мытьё может привести к недостатку в коже натуральных жиров;
- жёсткая вода сушит кожу;
- горячая вода раздражает кожу;
- если тереть поражённый участок кожи полотенцем, раздражение может усилиться.
Поэтому:
- не принимайте ванну каждый день, особенно в зимний период;
- мойтесь тёплой, а не горячей водой;
- добавляйте в воду для ванны соли, масла или немного овсяной муки мелкого помола – это поможет успокоить кожу;
- не обтирайтесь полотенцем — промокните влагу;
- после водных процедур обязательно увлажняйте кожу кремом (это очень важно делать именно регулярно);
- для увлажнения применяйте густые мази, вазелин, оливковое масло, жирные кремы;
- перед сном накрывайте повреждённый участок повязкой, а утром аккуратно промывайте его (это может уменьшить шелушение);
- помните, что в жаркие дни слишком большое количество крема может только ухудшить состояние кожи;
- принимайте солнечные ванны, но защищайте кожу от солнечных ожогов: наносите на свободные от псориаза участки кожи защитный крем с SPF 30 и более, начинайте с 3 дней в неделю по 20 минут в день; помните, что некоторые лекарственные средства повышают чувствительность кожи к ультрафиолету, поэтому проконсультируйтесь с врачом.
Лечение псориаза в Германии:
Дерматологические клиники (интенсивная терапия)
Дерматологические клиники (университетские клиники)