Онкологические заболевания возникают из-за мутаций гена, регулирующего рост клеток. Причины возникновения этих мутаций на сегодняшний день до конца не изучены. Предполагается, что они могут либо возникать случайно, либо под воздействием внешних факторов, либо быть врождёнными.
Лейкоз — это опухоль костного мозга, его белого ростка. У детей, страдающих от острой лейкемии (лейкоза), нарушен процесс кроветворения: производится избыточное количество аномальных (лейкозных) клеток крови — незрелых бластных клеток, предшественников лейкоцитов. При этом они препятствуют производству и функционированию здоровых кровяных клеток, в результате чего появляются различные симптомы заболевания.
По форме течения заболевания лейкемия делится на острую и хроническую, а по источнику злокачественных клеток — на лимфоидную и миелоидную.
У детей чаще всего встречается острая форма лейкемии. При отсутствии надлежащего лечения уже через несколько недель пациент умирает.
В 80% случаев острого лейкоза у детей диагностируют острую лимфоидную лейкемию (острый лимфобластный лейкоз/ОЛЛ). При этом заболевании происходит бесконтрольное деление незрелых лимфоцитов. В основном оно встречается у детей в возрасте от трёх до семи лет.
Лимфома Ходжкина (лимфогранулематоз) — это заболевание лимфатической системы. У детей оно чаще всего встречается в возрасте 2–3 лет.
В большинстве случаев заболевание возникает в лимфатических узлах в области головы и шеи, иногда — в грудной клетке, брюшной полости, в том числе в селезёнке и печени.
Симптомами лимфогранулематоза являются повышенная температура тела, ночная потливость, потеря веса, зуд и безболезненное увеличение лимфоузлов.
Для лечения лимфомы Ходжкина у детей обычно применяется химиотерапия в сочетании с лучевой терапией. Если организм хорошо реагирует на химиотерапию, в некоторых случаях от облучения можно отказаться.
В подавляющем большинстве случаев лимфогранулематоз у детей и подростков поддаётся полному излечению.
Неходжкинские лимфомы (НХЛ) также относятся к злокачественным заболеваниям лимфатической системы. Обычно НХЛ прогрессируют быстрее, чем лимфома Ходжкина, поэтому зачастую они диагностируются уже на поздних стадиях.
Неходжкинские лимфомы по своему происхождению схожи с острым лимфоидным лейкозом (ОЛЛ). Отличие заключается в том, что при ОЛЛ злокачественным изменениям подвергаются незрелые предшественники лимфатических клеток, а при НХЛ — более зрелые лимфоциты. В зависимости от того, какой вид лимфоцитов подвергается опухолевой трансформации, различают B-клеточные и T-клеточные лимфомы.
Лимфомы чаще всего возникают в лимфатических узлах в области головы и шеи, а также в верхней части средостения.
Симптомами считаются увеличение лимфатических узлов в области головы и шеи, одышка и беспричинный кашель, вздутие и боли в животе.
Для диагностики лимфомы необходима биопсия опухолевого узла. Оценить степень распространённости заболевания помогают визуализационные исследования, такие как рентгенография, УЗИ и компьютерная томография. В некоторых случаях лимфомы поражают и нервную систему, поэтому требуется исследование спинномозговой жидкости, которую получают в ходе люмбальной пункции.
Лечение неходжкинских лимфом аналогично лечению острой лимфоидной лейкемии. При B-клеточной лимфоме часто поражаются лимфоузлы брюшной полости, поэтому в этом случае назначается более интенсивная химиотерапия. Однако, в отличие от T-клеточных лимфом, при B-клеточных лимфомах не требуется длительное лечение.
Неходжкинские лимфомы в большинстве случаев также поддаются полному излечению.
Солидными называют новообразования негемопоэтического строения, то есть опухоли, развившиеся не из клеток кроветворной системы.
В отличие от лейкемии и лимфомы, которые являются системными заболеваниями, солидные опухоли локализуются в контретном органе и имеют плотную консистенцию, поэтому они и получили такое название.
На определённом этапе развития опухолевые клетки могут отделяться от первичной опухоли и по кровеносным и лимфатическим сосудам переноситься в другие части организма, образуя метастазы.
При лечении солидных опухолей необходимы оперативное вмешательство, лучевая терапия и химиотерапия.
Опухоли головного мозга в большинстве случаев возникают у детей в возрасте до 10 лет. Прогноз при данном заболевании в первую очередь зависит от расположения и степени распространённости новообразования.
У детей эти опухоли чаще всего локализуется в мозжечке.
Наиболее распространёнными видами опухоли головного мозга являются астроцитомы, эпендимомы и примитивные нейроэктодермальные опухоли (ПНЭО), которые при локализации в мозжечке называются медуллобластомами.
Признаками опухоли мозга могут быть рвота натощак, нарушения зрения, неуверенная походка, сильные головные боли, особенно по утрам, нарушения поведения и концентрации внимания, неловкость, изменение почерка, расстройства личности, слабость и апатия.
Для точной диагностики необходимы полное неврологическое обследование, исследование глазного дна, компьютерная и магнитно-резонансная томография.
Лечение опухоли зачастую проводится оперативным путём, при необходимости дополнительно назначают лучевую терапию и химиотерапию.
Шансы на полное излечение во многом зависят от локализации, размера и типа опухоли.
Нейробластома характерна в основном для раннего детского возраста. Обычно её симптомы проявляются уже на первом году жизни.
При нейробластоме злокачественным изменениям подвергаются незрелые нервные клетки периферической части симпатической нервной системы. Эта опухоль, как правило, локализуется в брюшной полости, области таза, грудной клетки или в области шеи. В половине случаев нейробластомы развиваются из клеток мозгового вещества надпочечников.
Симптомами нейробластомы являются увеличенные лимфоузлы, боли в костях, увеличение окружности живота, хромота, утомляемость, повышенная температура тела, бледность кожных покровов, потливость и окологлазничные кровоизлияния.
Для диагностики нейробластомы необходимо проведение анализов крови и мочи, а также визуализационных исследований — УЗИ, компьютерной и магнитно-резонансной томографии, а также специальных радиоизотопных исследований (сцинтиграфия).
Ограниченные опухоли обычно удаляются оперативным путём. При распространённом процессе проводится биопсия для определения типа злокачественных клеток, а затем назначается химиотерапия или лучевая терапия. Если опухоль уже дала метастазы, её лечение значительно затрудняется.
Если нейробластому обнаруживают в возрасте до года, то шансы на излечение достаточно высоки. У детей более старшего возраста нейробластома часто метастазирует. В этом случае для лечения обычно применяется высокодозная химиотерапия с последующей аутологичной трансплантацией стволовых клеток.
Опухоль Вильмса (нефробластома) — это злокачественная опухоль почки, характерная исключительно для раннего детского возраста. Чаще всего она встречается у детей в возрасте до 5 лет.
Её симптомами является увеличение окружности живота, боли в животе и появление крови в моче.
Для диагностики нефробластомы также применяются визуализационные методы исследований, такие как УЗИ, рентгенография, компьютерная и магнитно-резонансная томография.
Лечение этого вида опухоли включает в себя оперативное вмешательство и химиотерапию, а в некоторых случаях и лучевую терапию.
Опухоль Вильмса также в подавляющем большинстве случаев поддаётся полному излечению.
Рабдомиосаркома — это злокачественная опухоль, происходящая из скелетной (поперечно-полосатой) мышечной ткани, характерная для детского возраста. Её обнаруживают в любом участке тела, но чаще всего — в глазнице, носоглотке, придаточных пазухах носа и мочевыводящих путях. Наиболее подвержены этому заболеванию дети в возрасте от 2 до 6 лет. У мальчиков оно встречается чаще, чем у девочек.
Симптомами рабдомиосаркомы являются возникновение припухлостей и выпячиваний, параличи и боли.
При небольшом размере опухоли её почти всегда можно удалить оперативным путём. После операции обычно назначается курс химиотерапии, а при необходимости и лучевая терапия. Однако если опухоль слишком велика, то сначала проводится медикаментозная терапия и облучение. В результате этого лечения опухоль должна уменьшиться в размерах настолько, что её оперативное удаление будет безопасным для ребёнка. После операции для профилактики метастазов снова проводят курс химиотерапии, а при необходимости и лучевую терапию.
Раньше рабдомиосаркома считалась одним из опаснейших видов злокачественной опухоли у детей, однако на сегодняшний день в 70% случаев возможно её полное излечение.
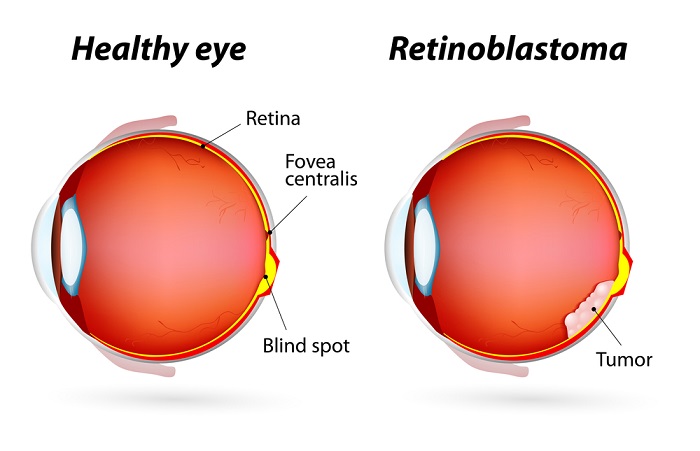
Ретинобластома — это относительно редкий вид злокачественной опухоли, которая развивается из ткани сетчатки глаза. В большинстве случаев эта опухоль встречается в раннем детском возрасте. Зачастую ретинобластома поражает оба глаза.
Причиной этого заболевания может быть генетическая предрасположенность. Если в семье были случаи ретинобластомы, рекомендуется регулярно проходить обследования у офтальмолога.
Обычно опухоль локализуется в области глаза, но на поздних стадиях может метастазировать в мозг и другие части тела.
Признаками ретинобластомы является расширение одного или обоих зрачков и появление более светлого пятна в середине глаза, покраснение и боль в глазу, косоглазие и нарушения зрения.
Для точной диагностики ретинобластомы необходимо провести офтальмоскопию под наркозом. Оценка степени распространённости заболевания осуществляется с помощью визуализационных методов — УЗИ, рентгенографии, компьютерной и магнитно-резонансной томографии, а также анализов крови и исследования спинномозговой жидкости.
При своевременной диагностике возможно полное излечение ретинобластомы при помощи лучевой терапии с сохранением зрения. Однако на поздних стадиях зачастую единственным способом избавиться от опухоли является оперативное лечение — удаление глаза. При наличии метастазов назначают химиотерапию и лучевую терапию.
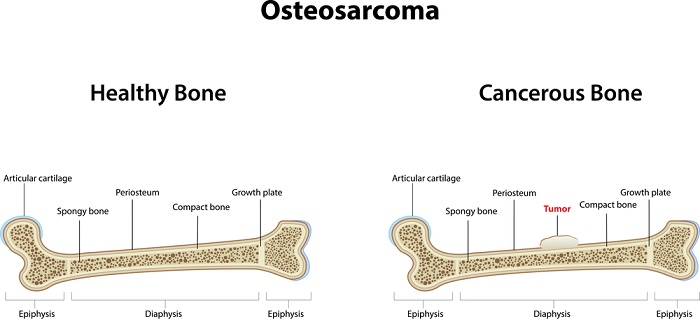
Остеосаркома — самое часто встречающееся злокачественное заболевание костей в детском и подростковом возрасте. В основном эта опухоль развивается в трубчатых костях конечностей. При этом чаще всего наблюдается поражение участка, отвечающего за рост костей (эпифиза).
Остеосаркома наиболее характерна для подросткового возраста, однако встречается и у взрослых до 25 лет. Мужской пол более подвержен возникновению этого вида опухоли.
Основными симптомами остеосаркомы являются боль и припухлость в области опухоли.
Точная постановка диагноза возможна только после проведения биопсии. Если остеосаркома подтверждается, то необходимо провести полное обследование, так как эта опухоль склонна к метастазированию. Особенно часто она даёт метастазы в лёгкие. Для их своевременного выявления проводится компьютерная томография грудной клетки, а для оценки степени генерализации процесса — сцинтиграфия костей скелета.
Основные методы лечения — химиотерапевтический и хирургический. Раньше единственным способом избавления от опухоли была ампутация конечности, однако сегодня проводят органосохраняющие вмешательства с применением эндопротезов.
Полное излечение остеосаркомы возможно даже в том случае, если она уже дала метастазы. Их возможно удалить оперативным путём.
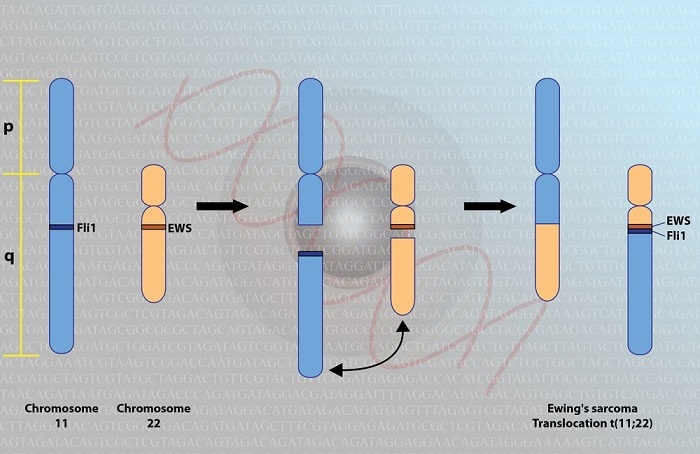
Саркома Юинга — вторая по частоте встречаемости опухоль костей у детей после остеосаркомы. Саркома Юинга поражает плоские кости, такие как кости таза, грудной клетки, а также позвонки. В основном эта опухоль встречается у подростков и взрослых до 25 лет, однако в некоторых случаях она возникает и у детей младше 10 лет. По статистике мальчики заболевают чаще, чем девочки.
Признаками саркомы Юинга являются боль и припухлость в области опухоли, а также повышенная температура, озноб и общая слабость.
Саркома Юинга хорошо реагирует на лучевую терапию, поэтому иногда её применяют в качестве первичной терапии, а иногда после хирургического удаления опухоли. Для предотвращения возникновения метастазов проводят химиотерапию. Примерно в 70% случаев эта опухоль поддаётся полному излечению.
Герминогенные опухоли (герминомы) развиваются из зародышевых клеток. Клетки опухоли из половых желез (яичников или яичек) могут распространяться по срединной линии тела, проходящей от копчика до миндалевидного тела головного мозга.
Симптомами герминомы являются увеличение яичек, увеличение окружности живота, боли в животе, головные боли и рвота натощак.
Эти опухоли очень хорошо реагируют на химиотерапию. В некоторых случаях, особенно при локализации опухоли в головном мозге, эффективна лучевая терапия.
Некоторые опухоли вырабатывают специфические белки, которые обнаруживаются в крови. Этот факт используется как при диагностике заболевания, так и в динамике для оценки эффективности лечения.
Основными видами лечения злокачественных онкологических заболеваний на сегодняшний день являются операция, лучевая терапия и химиотерапия.
Хирургический метод
Хирургическое лечение применяется для удаления солидных опухолей. Оперативное вмешательство можно проводить как в качестве первичной терапии, так и после предварительного лечения. Его целью является полное удаление опухолевой массы из организма.
Радиотерапия
Одним из важнейших методов в лечении опухолей также является лучевая терапия (радиотерапия). Ионизирующее излучение вызывает изменения в клетках, и в то время как здоровые клетки в большинстве случаев восстанавливаются после таких ивлияний, клетки опухоли не могут справиться с повреждениями, нанесёнными излучением, и поэтому погибают. Излучение, используемое в лучевой терапии, аналогично рентгеновскому, но намного сильнее. Человек его не видит и не ощущает, поэтому лучевая терапия безболезненна. Лучевая терапия действует только на тех участках, на которые поступают большие дозы излучения. Определить необходимую дозу очень непросто. Лучевая терапия должна быть тщательно спланирована. С одной стороны, доза должна быть достаточно высокой, чтобы уничтожить патологические клетки, с другой стороны — достаточно низкой, чтобы не повредить здоровую ткань. Область и необходимая доза облучения, измеряемая в греях (Гр), рассчитывается при помощи компьютера. Для облучения используется специальный прибор — линейный ускоритель. Чтобы затронуть здоровую ткань как можно меньше, планирование лучевой терапии осуществляется при помощи компьютерной томографии. Области облучения обозначаются на коже водостойким карандашом. Дозу облучения пациент получает не за один раз, а за несколько сеансов, каждый из которых длится всего несколько минут. Это позволяет минимизировать побочные эффекты. Зачастую лучевая терапия проводится амбулаторно.
К острым побочным эффектам относится повреждение кожи в местах, на которые попадает излучение, выпадение волос при облучении области головы, тошнота и головные боли, а также воспаление различных отделов желудочно-кишечного тракта.
Химиотерапия
Химиотерапия заключается в применении препаратов, которые разрушают быстро делящиеся клетки. Медикаменты (цитостатические средства) препятствуют их делению, таким образом, предотвращают дальнейшее разрастание опухоли. Кровь распределяет медикаменты по всему организму (системная терапия). Но у этого метода есть недостаток — разрушаются и здоровые быстро делящиеся клетки. К ним относятся, например, клетки слизистых оболочек и волосяных луковиц. Препараты применяют либо по отдельности (монотерапия), либо в сочетании с другими медикаментами (полихимиотерапия). Химиотерапию обычно проводят в условиях стационара, но в редких случаях допускается и амбулаторное лечение. В зависимости от вида препарата пациент получает его либо в форме таблеток и капсул (перорально), либо внутривенно (парентерально) при помощи инъекции или инфузии.
Медикаменты, применяемые при химиотерапии, очень токсичны и имеют ряд побочных эффектов. Они сильно воздействуют на костный мозг и на кроветворную систему, в связи с чем сокращается выработка лейкоцитов, эритроцитов и тромбоцитов. Сокращение количества лейкоцитов (белых кровяных телец) ведёт к повышенной подверженности инфекциям. В некоторых случаях назначают медикаменты, стимулирующие образование лейкоцитов (так называемые стимуляторы лейкопоэза). Снижение концентрации эритроцитов (красных кровяных телец) может стать причиной анемии, которая приводит к вялости, быстрой утомляемости, снижению концентрации внимания и нарушениям кровообращения. При химиотерапии также снижается выработка тромбоцитов, отвечающих за свёртывание крови при повреждениях, поэтому у пациентов возникает склонность к кровотечениям. Самым частым побочным эффектом химиотерапии является тошнота и рвота. Они возникают потому, что цитостатические средства напрямую влияют на область мозга, отвечающую за рвотный рефлекс. Однако на сегодняшний день существуют очень эффективные противорвотные препараты (антиэметики), которые помогают справиться с этими побочными эффектами. В большинстве случаев пациент получает их ещё до начала химиотерапии, но при наличии сильных жалоб они могут применяться и после неё. Кроме того, в большинстве случаев химиотерапия приводит к временной потере волос, причём не только на голове, а на всём теле. Тем не менее, после окончания курса волосы отрастают снова.
На сегодняшний день большинство онкологических заболеваний у детей излечимы, однако терапия может приводить к отсроченным осложнениям.
Например, цитостатические препараты, применяемые при химиотерапии, оказывают негативное влияние на половые железы, что в будущем может вызвать бесплодие. Тем не менее, можно с уверенностью сказать, что если репродуктивная функция сохранена, то лечение никак не скажется на будущем потомстве.
Также существует мнение, что облучение головного мозга, необходимое, например, при острых формах лейкемии, ограничивает способность ребёнка к запоминанию и приводит к нарушению концентрации. Однако следует отметить, что современные методы лучевой терапии позволяют сократить дозу облучения и тем самым избежать возникновения данного побочного эффекта.
При облучении позвоночника или конечностей могут возникать расстройства роста. В данном случае необходимо оценить риски, связанные с лечением, и вероятность рецидива, а затем тщательно взвесить все «за» и «против».
В очень редких случаях лечение злокачественных опухолей может привести к серьёзным повреждениям внутренних органов, в частности, печени, почек и сердца.
После успешного излечения вероятность возникновения вторичной опухоли крайне мала, однако в отдельных случаях через 10–15 лет после окончания терапии в организме может развиться злокачественное новообразование.