Мелкоклеточная карцинома лёгкого — это очень агрессивный вид опухоли: она очень быстро растёт и рано даёт метастазы. Так как она характеризуется особенно быстрым делением клеток, они более чувствительны к химиотерапии и лучевой терапия. За последние несколько лет качество этих методов лечения значительно улучшилось.
Зачастую в ходе операции не удаётся удалить все опухолевые клетки — например, когда некоторые из них через лимфатические и кровеносные сосуды успели попасть в другие части тела, то есть образовались отдалённые метастазы. В этом случае назначают химиотерапию.
Медикаменты (цитостатические средства), используемые в ходе химиотерапии, разрушают быстро делящиеся клетки и препятствуют их делению. Кровь распределяет медикаменты по всему организму (системная терапия), но у этого метода есть недостаток — затрагиваются и здоровые быстро обновляемые ткани (клетки слизистых оболочек и волосяных луковиц).
Обычно проводят либо монохимиотерапию, в ходе которой применяют один цитостатический препарат, либо комбинированную полихимиотерапию (ПХТ), подразумевающую использование нескольких препаратов и составление так называемой схемы ПХТ. Пациент получает медикаменты в несколько приёмов, которые называются курсами химиотерапии. Каждый курс состоит из дней приёма медикаментов и перерывов длительностью в 2–3 недели, во время которых здоровые клетки организма восстанавливаются.
При мелкоклеточном раке обычно необходимо от 4–6 курсов химиотерапии. В случае рецидива либо повторяют ту же схема лечения, уже давшую положительный результат, либо составляют новую. Цитостатические препараты вводят внутривенно (парентерально): либо довольно быстро путём инъекции, либо медленнее при помощи капельницы. В некоторых случаях цитостатики назначают в форме таблеток или капсул (перорально). В этом случае нет необходимости в капельнице, но препараты оказывают сильное негативное влияние на желудок. Кроме того, необходимо следить за регулярностью приёма медикаментов.
После каждого курса проводят оценка эффективности лечения, чтобы в случае необходимости изменить его схему.
Побочные эффекты химиотерапии
Медикаменты, применяемые при химиотерапии, очень токсичны и имеют ряд побочных эффектов.
Цитостатические препараты сильно воздействуют на костный мозг и кроветворную систему, в связи с чем сокращается уровень лейкоцитов, эритроцитов и тромбоцитов в крови.
Снижение количества лейкоцитов (белых кровяных телец) ведёт к повышенной подверженности инфекциям. Снижение концентрации эритроцитов (красных кровяных телец) может стать причиной анемии, которая приводит к вялости, быстрой утомляемости, снижению концентрации внимания и нарушениям кровообращения. В некоторых случаях назначают медикаменты, стимулирующие образование эритроцитов (стимуляторы эритропоэза). Во время химиотерапии также снижается выработка тромбоцитов, отвечающих за свёртывание крови при повреждениях, поэтому у пациентов возникает склонность к кровотечениям. Если их количество снижается до критической отметки, показано переливание донорских тромбоцитов.
Самым частым побочным эффектом химиотерапии является тошнота и рвота. Они возникают из-за прямого токсического влияния препаратов на отдел головного мозга, отвечающий за рвотный рефлекс. Однако на сегодняшний день существуют очень эффективные противорвотные препараты (антиэметики), которые помогают справиться с этими побочными эффектами. В большинстве случаев пациент получает их непосредственно перед началом химиотерапии, но при наличии сильных жалоб они могут применяться и после неё.
Цитостатики могут также негативно влиять на слизистые оболочки. Например, воспаление языка и слизистой оболочки рта приводит к болезненным ощущениям при глотании, из-за чего пациент даже при хорошем аппетите почти ничего не ест. Некоторые пациенты страдают от потери аппетита и нарушений вкуса. Для облегчения таких жалоб назначают специальные растворы для полоскания полости рта.
Кроме того, в большинстве случаев химиотерапия приводит к временной потере волос, причём не только на голове, а на всём теле.
Лучевая терапия (радиотерапия) является одним из важнейших методов лечения рака. Ионизирующее излучение вызывает изменения в геномах клеток, и в то время как здоровые клетки в большинстве случаев восстанавливаются после таких воздействий, раковые клетки не могут справиться с лучевыми повреждениями, и поэтому погибают. Излучение, используемое при лучевой терапии, аналогично рентгеновскому, но намного сильнее. Человек его не видит и не ощущает, поэтому лучевая терапия безболезненна.
Лучевая терапия действует только на тех участках, на которые поступают большие дозы излучения. Определить необходимую дозу очень непросто. Доза лучевой терапии должна быть тщательно выверена, чтобы уничтожить раковые клетки, не повреждая здоровую прилежащую ткань. Область и необходимая доза облучения, измеряемая в греях (Гр), рассчитывается при помощи компьютера. Для облучения используют специальный аппарат —линейный ускоритель. Чем больше опухоль распространена, тем сложнее её вылечить при помощи лучевой терапии. Крупные отделы лёгкого нельзя подвергать облучению, так как оно может нарушить жизненно важные функции этого органа.
Мелкоклеточный рак лёгкого особенно восприимчив к ионизирующему излучению. Зачастую облучение проводят совместно и одновременно с химиотерапией, что снижает риск локального рецидива. Обычно в этом случае назначают 4 курса химиотерапии и облучение той области грудной клетки, в которой образовалась опухоль. Область облучения включает и соседние лимфоузлы.
Лучевую терапию применяют также для профилактики и лечения метастазов в головном мозге. Так как наличие гематоэнцефалического барьера не позволяет цитостатическим препаратам проникнуть в мозг и разрушить опухолевые клетки, для этого необходимо проведение лучевой терапии. В некоторых случаях даже при эффективном лечении, в результате которого опухоль больше не визуализируется, проводят профилактическое облучение головного мозга. Кроме того, лучевая терапия показана при наличии метастазов в других органах, которые не удалось уничтожить при помощи химиотерапии.
Чтобы как можно меньше повредить здоровую ткань, предварительно проводят планирование лучевой терапии, которое осуществляется при помощи компьютерной томографии. При этом определяют точное расположение облучаемой области. Затем это место обозначают на коже водостойким карандашом. В ходе лучевой терапии эту процедуру могут проводить повторно, в зависимости от изменения размеров опухоли. Дозу облучения пациент получает не за один раз, а за несколько сеансов, каждый из которых длится всего несколько минут. Это позволяет минимизировать побочные эффекты. Часто лучевая терапия проводится амбулаторно.
Побочные эффекты лучевой терапии
Наличие побочных эффектов после лучевой терапии во многом зависит от того, какое лечение пациент получал до этого, например, проходил ли он курс химиотерапии. Также имеют значение вид и объём лучевой терапии.
Различают острые побочные эффекты, возникающие в ходе курса лучевой терапии, и отсроченные побочные эффекты, проявляющиеся уже после её окончания.
К острым побочным эффектам относят, например, затруднённое глотание, в случае, если пищевод находится в области облучения. Как правило, с этой жалобой можно легко справиться.
В некоторых случаях облучению подвергается и часть здоровой ткани лёгких. При этом через некоторое время после лечения могут возникнуть воспаления, ведущие к рубцеванию лёгочной ткани (пневмофиброзу). Впоследствии это может стать причиной позывов к кашлю и сокращения дыхательного объёма лёгких.
В редких случаях в область облучения попадают сердце и коронарные сосуды, что может привести к нарушению их функции.
В местах, где ионизирующее излучение попадает на кожу, иногда появляется сухость, покраснение или пигментация (участок кожи становится коричневым).
Хирургическим путём мелкоклеточный рак лёгкого лечат в очень редких случаях и только на ранних стадиях. Однако, случается и такое, что сначала опухоль лёгкого удаляют оперативным путем, и только после гистологического исследования поражённой ткани ставят диагноз мелкоклеточный рак лёгкого. В этом случае для закрепления результата назначают несколько курсов химиотерапии, а иногда и лучевую терапию.
Лечение этого вида рака лёгкого во многом зависит от его стадии. В 25–30 % случаев первично выполняют оперативное лечение. На поздних стадиях обычно предпочтение отдаётся лучевой терапии в сочетании с химиотерапией, но в некоторых случаях при благоприятных условиях может проводиться операция. На последней стадии, при наличии отдалённых метастазов, применяется химиотерапия, иногда в сочетании с лучевой терапией.
Оперативное лечение немелкоклеточного рака лёгкого даёт наилучшие шансы на выздоровление. Цель операции — полностью удалить опухоль, но при этом максимально сохранить функцию лёгких. Если у пациента достаточный объём лёгких, а опухоль относительно небольшая, то операция возможна и на поздних стадиях.
Очень часто объём и ход операции возможно определить только во время самой операции, воочию оценив размеры и расположение опухоли.
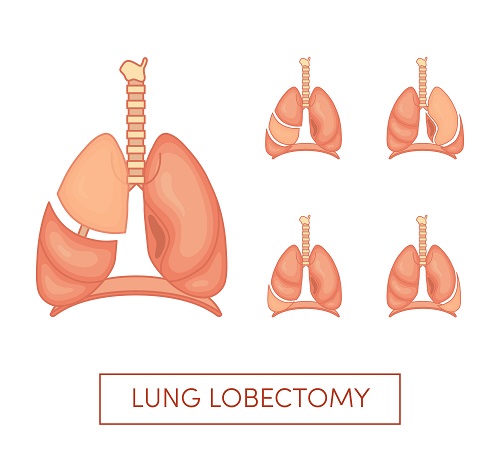
В зависимости от размера опухоли проводится либо удаление одной доли лёгкого (лобэктомия), либо двух долей лёгкого (билобэктомия), либо целого лёгкого (пневмонэктомия). В редких случаях проводится частичное удаление доли лёгкого.
В случае, если по завершении операции оказалось, что лимфатические узлы поражены метастазами, необходимо проведение химиотерапии (адъювантная химиотерапия) — это значительно увеличит шансы на выздоровление. Поражённые лимфоузлы могут находиться вокруг бронхов (перибронхиальные лимфоузлы) или между лёгкими (медиастинальные лимфоузлы). При поражении последних в некоторых случаях для снижения риска рецидива необходима лучевая терапия.
Если в ходе операции полностью удалить опухоль не удалось, как правило, всегда назначают лучевую терапию.
В некоторых случаях операция также проводится для удаления отдалённых метастазов, например, в мозге или надпочечниках.
Не меньшую роль в лечении немелкоклеточного рака лёгкого играет лучевая терапия. Первичная лучевая терапия применяется, если размер или расположение опухоли не позволяют провести оперативное лечение, а вторичная — если требуется разрушить оставшиеся после операции раковые клетки, а также для лечения метастазов. Зачастую лучевую терапию комбинируют с химиотерапией, что значительно снижает риск возникновения рецидива.
Иногда из-за наличия сопутствующих заболеваний даже на ранних стадиях операцию проводить нельзя. В этом случае назначается высокоточное высокодозное облучение (радиохирургия).
Химиотерапия
Если гистологическое исследование удалённых в ходе операции лимфоузлов показывает, что они поражены опухолью, пациенту назначается химиотерапия. Иногда имеет смысл провести курс химиотерапии перед операцией, особенное значение это имеет при поражении медиастинальных лимфоузлов.
На поздних стадиях заболеваниях химиотерапию назначают для облегчения симптомов.
Антитела и ингибиторы тирозинкиназы
Антитела — это искусственно созданные молекулы белка, которые вырабатываются также и организмом человека с целью его защиты. Антитела устроены таким образом, что они направлены либо на разрушение компонентов раковых клеток, в частности, на разрушение фактора роста, либо на уничтожение раковой клетки целиком.
Ингибиторы тирозинкиназы — это также искусственно созданные вещества в форме таблеток, которые воздействуют на опухолевые клетки или кровеносные сосуды. В раковых клетках они блокируют сигнальные пути, необходимые для роста опухоли, а в кровеносных сосудах — пути, отвечающие за образование новых сосудов, в результате чего сосуды перестают снабжать опухоль кислородом.
Бронхоскопия применяется не только для диагностики и оценки эффективности лечения, но и для лечения рака лёгкого.
В частности, она применяется, когда отделяемый секрет мешает пациенту нормально дышать, а также при возникновении у него кровотечений. Секрет обычно отсасывают при помощи эндоскопа, а кровотечение останавливают либо при помощи механической компрессии (надавив на место кровотечения), либо лазером. При наличии новообразований в дыхательных путях они либо удаляются при помощи традиционных инструментов (ножниц и щипцов), либо с использованием криозонда или лазера. У некоторых пациентов опухоль приводит к сильному сужению дыхательных путей, в результате чего может наступить удушье. В этом случае при помощи эндоскопа устанавливают специальные трубочки — эндопротезы или стенты, которые расширяют дыхательные пути. В отдельных случаях эндоскоп используется для проведения облучения небольшой области изнутри.
Многие онкологические больные страдают от таких заболеваний дыхательных путей, как хронический бронхит и эмфизема лёгких. Эти заболевания необходимо лечить при помощи дыхательной гимнастики, растворяющих секрет бронхов средств, спазмолитических препаратов, а в некоторых случаях — антибиотиков. У некоторых пациентов встречаются заболевания периферических сосудов и коронарных артерий, а также аритмия.
На поздних стадиях заболевания, когда полное излечение уже невозможно, применяется паллиативная терапия, направленная на улучшение качества жизни больного.