При выборе метода лечения большую роль играют:
- степень злокачественности опухоли;
- расположение опухоли;
- нейрогистологический диагноз.
Хирургическое вмешательство
В течение долгого времени операции на головном мозге считались очень опасными, но в 70-80-х годах прошлого века произошёл прорыв в технологии оперативных вмешательств. С развитием микронейрохирургии (началом применения микроскопа при операциях на головном мозге) риск значительно снизился. Сократилось и количество послеоперационных осложнений и летальных исходов на операционном столе.
С появлением современных визуализационных методов диагностики, таких как КТ, МРТ или цифровая рентгенография, качество оперативных вмешательств также значительно улучшилось. Уже до операции хирург видит на снимках всю необходимую информацию о положении и размере опухоли. Более того, они дают возможность во время операции контролировать работу мозга. В некоторых специализированных центрах проводят операции под местной анестезией (так называемые операции при полном сознании). Это позволяет лучше контролировать работу мозга в ходе операции.
С целью быстрого и точного обнаружения границ опухоли в мозговой ткани во время вмешательства широко применимы на сегодняшний день методы нейронавигации — операции под контролем УЗИ или МРТ, выявление трещин в шве люминесцентной жидкостью и т.д. Разработка более современных методов в анестезиологии также помогла сократить число послеоперационных осложнений.
Если операцию проводит опытный хирург, то необратимые осложнения развиваются в 5% случаев, а операционная смертность составляет менее 2%. Конечно, все эти цифры ориентировочные. В каждом конкретном случае риск зависит от вида опухоли, её расположения, возраста пациента, его общего состояния здоровья и прочих факторов.
В идеале в ходе операции опухоль должна быть полностью удалена, а окружающие ткани при этом не задеты. Чаще всего это возможно при менингиомах, опухолях гипофиза и некоторых видах глиом. Но иногда полное удаление опухоли невозможно, например, в том случае, если она имеет нечеткие контуры и врастает в здоровую ткань мозга. Таким образом, после операции в мозге остаётся определённое количество жизнеспособных опухолевых клеток. Эти клетки необходимо разрушить при помощи дополнительного лечения, например, лучевой терапии или химиотерапии, либо их сочетания.
До операции практически невозможно сказать, какое дополнительное лечение может понадобиться. Это решение зависит от нейрогистологического заключения о виде опухоли.
Проведение оперативного вмешательства не всегда целесообразно. В некоторых случаях применима выжидательная тактика, например, когда в ходе обследования по поводу головокружения была обнаружена менингиома с выраженным обызвествлением. Такая опухоль практически не склонна к разрастанию. Иногда диагностируют обширные опухоли, не вызывающие при этом практически никаких неврологических расстройств, которые невозможно полностью удалить оперативным путём без серьёзного нарушения работы мозга.
Лучевая терапия
Традиционная лучевая терапия
В отличие опухолей от других локализаций, провести радикальное удаление новообразования головного опухоли мозга с сохранением безопасного интервала от здоровой ткани зачастую не удаётся, так как слишком высок риск повреждения жизненно важных структур. Поэтому во многих случаях необходима лучевая терапия.
Излучение, используемое при лучевой терапии, аналогично рентгеновскому, но намного интенсивнее. Человек не видит и не ощущает это излучение, поэтому лучевая терапия абсолютно безболезненна. Если опухоль располагается в недоступной для хирургического вмешательства области, то сначала проводят биопсию для определения её вида, после чего в качестве единственного вида лечения проводят лучевую терапию. При некоторых опухолях, например, герминоме шишковидной железы из зародышевых клеток, это может привести к полному выздоровлению.
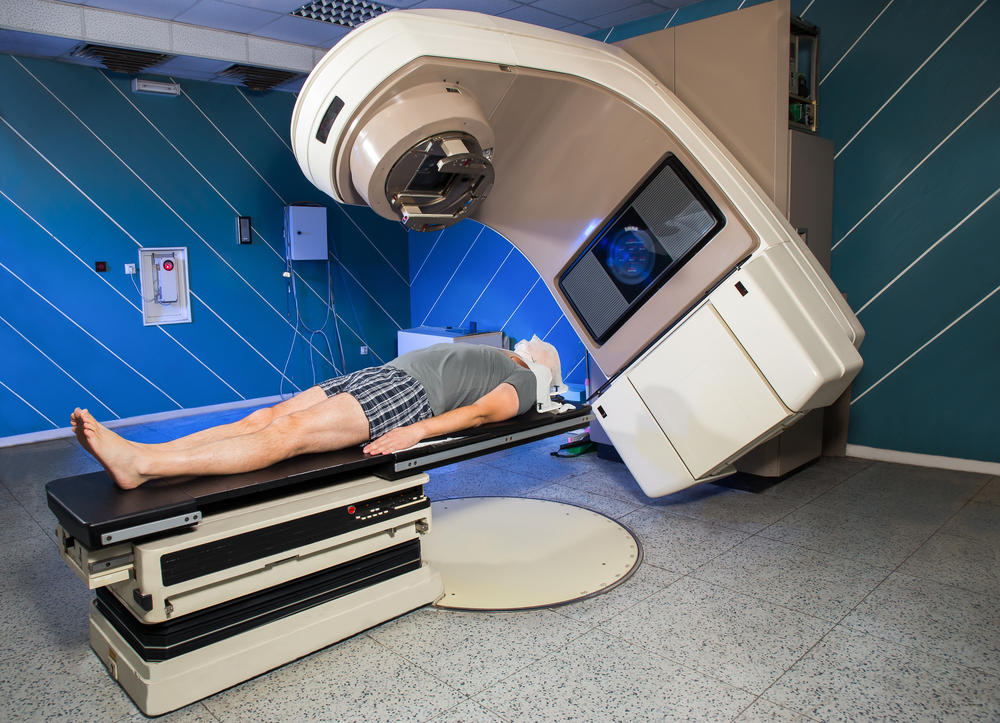
Действие лучевой терапии направлено на уничтожение быстро делящихся клеток при помощи ионизирующего излучения. При этом окружающие ткани мозга не повреждаются. Существует несколько способов облучения. Чаще всего применяеют дистанционное облучение, создаваемое специальным прибором - линейным ускорителем. Это искусственно созданное сконцентрированное излучение проникает через кожу и череп в область, где локализуется опухоль. Доза облучения измеряется в греях (Гр). Обычно лучевую терапию проводят ежедневно в течение нескольких недель. За сеанс пациент получает дозу от 1,8 до 2,0 Гр. В зависимости от вида ткани и лучевой терапии разовая доза может варьироваться. Общая доза лучевой нагрузки и сроки лечения могут различаться.
Лучевая терапия должна быть тщательно спланирована. Радиолог определяет точную область и дозу облучения. Для каждого пациента индивидуально изготавливают пластиковую маску, которая обеспечивает неподвижное положение головы, чтобы излучение попадало только в необходимую зону. Компьютерные технологии позволяют использовать имеющиеся снимки (например, МРТ, КТ, ПЭТ и т.д.) для планирования лучевой терапии, применяя так называемую технику слияния изображений. Таким образом можно лучше определить границы опухоли и сделать облучение более нацеленным.
В область облучения может входить не только сама опухоль, но и ободок просветления, чтобы захватить также невидимые глазу зоны распространения опухоли (расширенная область облучения). Чтобы в опухоль попало достаточное количество излучения без повреждения окружающей здоровой ткани, применяют технологии с несколькими лучевыми полями, из которых излучение поступает под разными углами.
Специальные методики проведения лучевой терапии
- Лучевая терапия с модуляцией интенсивности (ЛТМИ) — это модификация традиционной лучевой терапии. Этот метод позволяет точнее рассчитать необходимую дозу для опухолей сложной формы и избежать повреждений наиболее чувствительных к облучению областей мозга и лица. Лучевая терапия с модуляцией интенсивности позволяет в зависимости от массы опухолевых клеток увеличивать или уменьшать дозу излучения (техника маркировки дозы или симультанный интегрированный буст - техника SIB). Особым её видом является маятниковая лучевая терапия с модуляцией интенсивности (маятниковая ЛТМИ). Суть этого метода заключается в том, что линейный ускоритель двигается вокруг пациента по дуге, и облучение очага происходит равномерно. В зависимости от производителя аппарата эту методику также называют методом ротационного объёмно-модулированного облучения (VMAT), RapidArc, SmartArc и т.д. Эта технология позволяет сократить время процедуры до нескольких минут.
- Томотерапия — это ещё один вид ЛТМИ. Здесь излучение поступает из специального аппарата в форме кольца, с виду напоминающего компьютерный томограф. В этом случае облучение производится послойно. Во время процедуры пациент лежит на подвижном столе, который заезжает в кольцо аппарата. На сегодняшний день нет доказательств того, что лучевая терапия с модуляцией интенсивности даёт лучшие результаты по сравнению с традиционной лучевой терапией.
Радиохирургия
Иногда требуется облучение не расширенной, а строго ограниченной области опухоли. В таком случае применяют различные методики, подразумевающие получение пациентом однократной дозы высокой мощности, направленной на строго ограниченную область. Такой метод называют радиохирургией.
В настоящее время существуют два основных методов радиохирургии:
- Гамма-нож — специальная установка, лучи от которой исходят таким образом, что центром их пересечения является опухоль. Данный вид облучения проводится за один сеанс.
- Кибер-нож — это небольшой линейный ускоритель, закрепленный на роботехническом устройстве, позволяющем направлять излучение на нужную область. В отличие от гамма-ножа облучение распределяется на несколько сеансов, а использование специальной маски не требуется.
Брахитерапия
Брахитерапия (внутритканевая лучевая терапия) заключается в том, что в опухоль при помощи одного или нескольких пластиковых катетеров вводят радиоактивные зёрна, от которых в течении нескольких дней в опухолевую ткань поступает строго определенная доза радиации. Она распространяется на очень небольшую область, которую рассчитывают при помощи компьютера. За счёт этого достигается точное распределение радиоактивных гранул внутри опухолевой ткани.
Лечение протонами / тяжелыми ионами
Этот вид лечения также проводят с применением рентгеновского облучения извне. Специалисты надеятся, что этот новейший метод позволит ещё лучше и точнее воздействовать на поражённые области. Данный вид облучения обладает другими физическими свойствами, за счёт чего оно является более щадящим для окружающей здоровой ткани.
На сегодняшний день лечение протонами проводится лишь в немногих специализированных центрах. Значение этого метода в лечении опухолей мозга, за исключением редких видов опухолей основания черепа, на сегодняшний день до конца не изучено.
Побочные эффекты лучевой терапии
Несмотря на тщательное планирование и аккуратное проведение лучевой терапии, могут возникнуть побочные эффекты, например, головные боли, повышенное внутричерепное давление, тошнота и повышенная утомляемость. Против отёка головного мозга, вызванного лучевой терапией, применяют препараты кортизона, например, дексаметазон в форме таблеток. Доза этого препарата к концу лечения уменьшают, а после окончания терапии препарат отменяют совсем. Однако, приём кортизона может привести к набору веса и повышенной подверженности инфекциям.
К побочным эффектам также относится выпадение волос в области облучения. Обычно после окончания лучевой терапии волосы снова отрастают, но в единичных случаях в зоне, куда поступило наибольшее количество излучения, рост волос может не восстанавливаться в течение долгого времени или не возобновится вообще. Эти побочные эффекты в большинстве своем безопасны и по окончании лечения проходят.
Ткань головного мозга сравнительно нечувствительна к облучению, и необратимые нарушения его функций наблюдаются крайне редко.
Химиотерапия
Химиотерапия, наряду с хирургическим вмешательством и радиотерапией, является важнейшим методом лечения опухолей головного мозга.
Необходимые препараты пациент получает внутривенно или в форме таблеток, а в редких случаях — при помощи инъекции в ликворное пространство.
При некоторых видах опухолей мозга, например, при доброкачественных менингиомах, химиотерапию не применяют. Но есть и такие опухоли, лечение которых практически всегда требует наряду с облучением проведения химиотерапии. К ним относятся медуллобластомы у подростков и взрослых, а также самый распространённый вид глиомы — глиобластома. А при лимфомах головного мозга химиотерапия является первичным видом лечения.
Облегчение симптомов
Помимо оперативного лечения, облучения и химиотерапии, важно также эффективно бороться с симптомами, появляющиеся в связи с заболеванием, такими как приступы эпилепсии, головные боли, неврологические, психические и гормональные расстройства и т.д.
Приступы эпилепсии ухудшают качество жизни, ограничивают трудоспособность, замедляют процесс реабилитации, а также могут вызывать психические расстройства. Поэтому их необходимо предотвращать, а если они уже начали появляться — лечить. Если после полного удаления опухоли приступы не случаются в течение одного года, врач может сократить дозу препарата, а затем отменить его совсем.
Неврологические расстройства, вызванные опухолью, после её удаления проходят. Однако, если в ходе лечение была удалена часть здоровой мозговой ткани, отвечающая за определённые функции, в некоторой степени они могут быть восстановлены в ходе реабилитации (эрготерапия, занятия с логопедом и т.д.).
При различных видах новообразований часто наблюдают отёк мозговой ткани вокруг опухоли (отёк мозга). Это происходит как вследствие лечения, так и независимо от него. Отёк мозга эффективно лечат с помощью препаратов, содержащих кортизон. Такая терапия положительно сказывается на состоянии пациентов с опухолью головного мозга, жалующихся на частые головные боли. При длительном приёме побочными эффектами от этих медикаментов могут быть прибавка в весе и ослабленный иммунитет.
При опухолях гипофиза и промежуточного мозга могут возникать гормональные расстройства, а также склонность к образованию тромбов в венах нижних конечностей, что также требует лечения.
Тем не менее, результаты лечения опухолей мозга, применяемые на сегодняшний день, не всегда удовлетворительны. Поэтому специалисты разрабатывают новые подходы к лечению этого недуга.
Блокаторы неоангиогенеза
Быстрорастущей опухоли для получения кислорода и осуществления обмена веществ необходимы новые кровеносные сосуды. Для этого образование вырабатывает сигнальные вещества. Они взаимодействуют с рецепторами кровеносных сосудов, стимулируя их рост.
Медикаменты нового поколения (блокаторы неоангиогенеза) подавляют взаимодействие этих сигнальных веществ и рецепторов, что подавляет образование новых кровеносных сосудов в опухоли.
Генная терапия
Цель генной терапии — поместить в опухоль такую генетическую информацию, которая приведёт к гибели её клеток. В частности, исследователи использовали вирусы для заражения опухолевых клеток. В настоящее время неизвестно, найдёт ли генная терапия широкое применение в лечении онкологических заболеваний.
Иммунная терапия
Под иммунной терапией подразумевают разные иммунологические методы, применяемые в том числе в онкологии. В их число входят вакцины против опухоли, инкубация специальных дендритных клеток, использование специальных антител и др. В настоящее время проводят различные исследования эффективности таких иммунотерапевтических методов.
Воздействие на клеточные сигнальные пути
Для опухолевых клеток характерно нарушение внутриклеточных и межклеточных сигнальных путей.
В связи с этим возникает нарушение деления, дифференцировки и апоптоза (программируемая клеточная гибель).
В современной научной медицине проводят исследования, которые направлены на разработку веществ для коррекции сигнальных путей. К таким веществам причисляют 13-цис-ретиноевую кислоту, ингибиторы фактора некроза опухоли и сигнальные молекулы, вызывающие гибель клетки.