При химиотерапии применяют препараты (цитостатические средства), которые разрушают быстро делящиеся клетки и препятствуют их делению. При острой форме лейкемии химиотерапия действует в первую очередь на бластные клетки. Медикаменты распределяются по всему организму с помощью кровотока (системная терапия).
Препараты применяют либо по отдельности (монотерапия), либо в сочетании с другими медикаментами (полихимиотерапия). Лечение острых форм лейкемии обычно проходит в условиях стационара, а при хронических формах допускается амбулаторное проведение.
Пациент получает медикаменты за несколько периодов времени, которые называют курсами химиотерапии. Каждый курс состоит из дней получения медикаментов и перерывов длительностью около 2-х недель. Перерывы необходимы, чтобы здоровые клетки организма успевали восстанавливаться.
В зависимости от вида препарата пациент получает его либо в форме таблеток и капсул (перорально), либо внутривенно (парентерально) при помощи инъекции или капельницы.
Побочные эффекты химиотерапии
Медикаменты, применяемые при химиотерапии, очень токсичны и имеют ряд побочных эффектов, хотя их выраженность носит индивидуальный характер.
Цитостатические препараты сильно воздействуют на костный мозг и на кроветворную систему, в связи с чем снижается уровень лейкоцитов, эритроцитов и тромбоцитов в крови.
Сокращение количества лейкоцитов (белых кровяных телец) ведёт к повышенной подверженности инфекциям, которые ввиду ослабления организма могут быть опасными для жизни. В этот период пациентам необходимо избегать людных мест или контакта с носителями инфекций (людьми, домашними животными), не заниматься садовыми работами. При первых признаках инфекции (кашель, диарея, озноб, температура) необходимо начать лечение антибиотиками, поскольку организм не сможет справиться с ней своими силами.
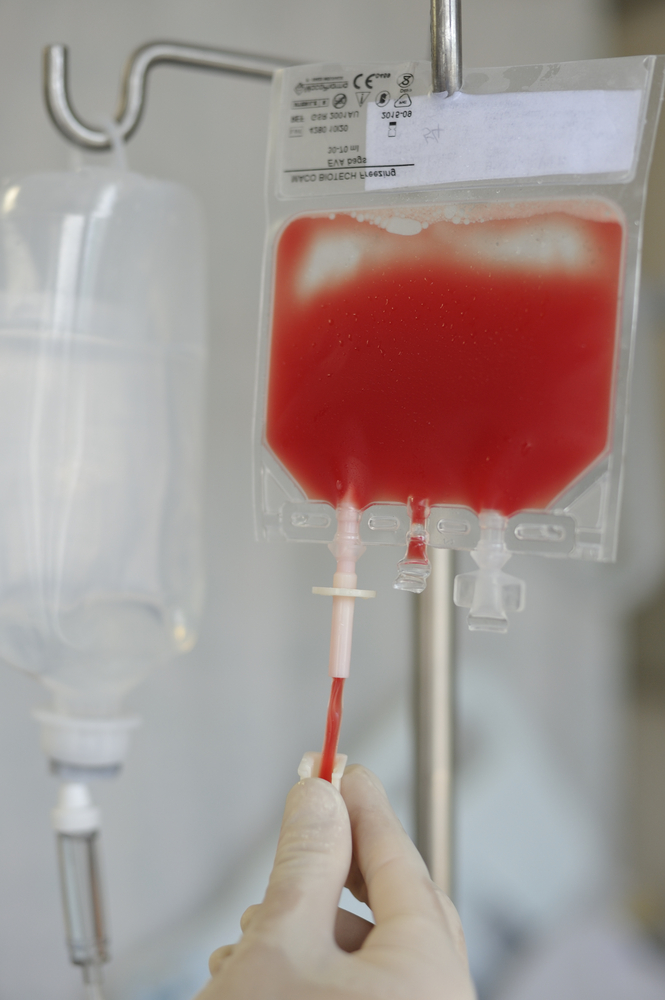
Снижение концентрации эритроцитов (красных кровяных телец) может стать причиной анемии. Её симптомами могут быть вялость, быстрая утомляемость, снижение концентрации внимания и расстройства кровообращения. Если количество эритроцитов в крови крайне мало, пациенту необходимо переливание крови (эритроцитарная масса).
При химиотерапии также снижается уровень тромбоцитов, отвечающих за свёртывание крови при повреждениях, поэтому у пациентов возникает склонность к кровотечениям. Очень важно в повседневной жизни избегать ситуаций, которые могут вызвать кровотечение (порезы и другие травмы). Если уровень тромбоцитов достигает критической отметки, пациентам проводят переливание крови (концентраты тромбоцитов).
Самым частым побочным эффектом химиотерапии является тошнота и рвота. Они возникают из-за прямого токсического действия цитостатических средств на рвотный центр головного мозга. Однако на сегодняшний день существуют очень эффективные противорвотные препараты (антиэметики), которые помогают справиться с этими побочными эффектами. В большинстве случаев пациент получает их ещё до начала химиотерапии, но при наличии сильных жалоб их можно применять и после неё.
Цитостатики могут также негативно влиять на слизистые оболочки. Например, воспаление языка и слизистой оболочки рта приводит к болезненным ощущениям при глотании, из-за чего пациент даже при хорошем аппетите почти ничего не ест. Специальные средства для полоскания рта помогут снизить интенсивность жалоб. В некоторых случаях поражается слизистая оболочка кишечника, в результате чего возникает жидкий стул.
В большинстве случаев химиотерапия приводит к временной потере волос, причём не только на голове, а на всём теле. Тем не менее, после окончания курса волосы отрастают снова.
Препараты, применяемые при химиотерапии, снижают функцию яичников и яичек. У женщин в результате лечения могут прекратиться менструации, а у мужчин сильно сокращается число семенных клеток. Медикаменты также приводят к снижению сексуального влечения, в частности, могут повредить слизистую оболочку влагалища. У женщин зачастую возникают симптомы, схожие с симптомами наступления климактерического периода: приливы, ночная потливость, сердцебиение, перепады настроения, а также нерегулярные менструальные кровотечения или их отсутствие. В таких случаях иногда назначают заместительную гормональную терапию. Приём гормонов помогает смягчить симптомы и избежать в дальнейшем возникновения серьёзных осложнений, например, заболеваний сердечно-сосудистой системы и остеопороза. Специалисты отмечают, что у женщин, принимающих противозачаточные средства, такие симптомы наступают реже.
Во многих случаях для пациента единственным шансом на выздоровление является пересадка (трансплантация) костного мозга или стволовых клеток. При этом происходит пересадка клеток, которые участвуют в образовании кровяных телец. Их называют стволовыми. Они содержатся как в костном мозге, так и в периферической крови.
Раньше эти клетки можно было получить только из костного мозга. Для этого у донора из тазовой кости под наркозом извлекают около 1 л смеси, состоящей из костного мозга и крови. После процедуры костный мозг донора полностью восстанавливается в течение двух недель. Пациент находится в стационарном отделении примерно 2–3 дня.
Однако на сегодняшний день стволовые клетки можно получить и из периферической крови. Предварительно подготовив кровь донора с помощью препаратов для стимуляции выработки стволовых клеток, её пропускают через центрифугу — прибор для разделения крови на компоненты. При этом стволовые клетки попадают в специальную ёмкость, а остальные клетки возвращаются в кровяное русло донора. Для получения достаточного количества стволовых клеток их забор (лейкаферез) проводят в несколько этапов (от 2 до 6 раз).
По сравнению с пересадкой костного мозга этот метод имеет ряд преимуществ. Во-первых, забор стволовых клеток выполняют в амбулаторных условиях и без общей анестезии. Во-вторых, в этом случае стволовые клетки обычно лучше приживаются, и выработка здоровой крови начинается быстрее.
Решение о том, каким способом будут проводить пересадку, зависит от вида лейкемии, уровня сходства крови донора и пациента, а также от других индивидуальных факторов.
Обязательным условием для пересадки костного мозга является предварительное проведение химиотерапии, с помощью которой удалось добиться ремиссии. Так как этот метод лечения связан с большим риском, необходимо учитывать и другие факторы, такие как возраст пациента и его общее состояние.
Аллогенная и аутологичная трансплантация
Существует аллогенная трансплантация, когда пересаживаются стволовые клетки донора, и аутологичная трансплантация, когда пациенту трансплантируют его собственные стволовые клетки.
Для аллогенной трансплантации лучше всего подходят стволовые клетки брата или сестры пациента, так как необходимо, чтобы они обладали теми же характеристиками, что и клетки пациента. Кроме того, риск отторжения в таком случае существенно ниже.
Поиск неродственного донора, например, в Германии, проводят в специальных базах данных доноров, которые добровольно прошли тестирование. По всему миру насчитывается более 20 млн зарегистрированных доноров.
Перед трансплантацией пациент проходит курс интенсивной высокодозной химиотерапии, а при необходимости и курс лучевой терапии, в ходе которых уничтожаются все лейкозные клетки. Подготовка к трансплантации называется кондиционированием, после чего уже проводится пересадка стволовых клеток. В случае аутологичной трансплантации клетки на время кондиционирования замораживают, а затем размораживают и пересаживают пациенту. При аллогенной трансплантации заморозка не требуется.
В среднем костный мозг или стволовые клетки приживаются за 3–6 недель, после этого показатели крови нормализируются.
Высокодозная химиотерапия фактически «отключает» иммунную систему человека, поэтому пациенту требуется усиленная защита от инфекций. Для этого применяют антибиотики, а также противогрибковые и противовирусные препараты.
Тем не менее, пересадка стволовых клеток может привести к ряду осложнений. Например, существует риск, что стволовые клетки не приживутся и производство кровяных клеток не восстановится. Кроме того, может возникнуть реакция отторжения (реакция «трансплантат против хозяина»). В этом случае донорские клетки атакуют чужеродные для них клетки и ткани хозяина. Чаще всего мишенями являются кожа, печень и кишечник пациента. Как правило, эти осложнения поддаются терапии.
В настоящее время успехом пользуется новая концепция, применяемая при аллогенных трансплантациях: режим кондиционирования со сниженной интенсивностью. В основе этой концепции лежит реакция «трансплантат против лейкоза». Пациенту назначают менее интенсивную химиотерапию, достаточную только для того, чтобы стволовые кроветворные клетки донора прижились в организме, при этом клетки костного мозга пациента разрушаются не полностью. Дополнительно он получает лимфоциты донора (инфузия донорских лимфоцитов). После трансплантации реакция донорских клеток направляется не только против здоровых клеток организма, но и против оставшихся в организме лейкозных клеток. Ещё одним преимуществом этого метода является щадящее проведение химиотерапии и меньше побочных эффектов.
Следует отметить, что после аллогенной трансплантации костного мозга у человека может измениться группа крови.
Лечение острых форм лейкемии
В качестве первичного лечения острых форм лейкемии применяет химиотерапию. Первый этап химиотерапии называют индукционной терапией и осуществляют в условиях стационара. При этом используют препараты, подавляющие деление клеток. Её целью является разрушение всех лейкозных клеток и достижение полной или частичной ремиссии. При полной ремиссии показатели крови полностью нормализуются, а при частичной — значительно улучшаются. Во многих случаях ремиссия длится лишь некоторое время, а затем заболевание проявляется снова, то есть возникает рецидив.
Вторым этапом лечения является постремиссионная терапия. Это может быть как поддерживающее лечение, так и последующие курсы химиотерапии или пересадка костного мозга. Выбор постремиссионной терапии зависит от типа лейкемии.
Лечение острой миелоидной лейкемии
Первый этап лечения острой миелоидной лейкемии проводят в стационаре. Пациент должен находиться в клинике 6–8 недель. Этот этап включает в себя 1–2 курса химиотерапии. Цитостатические препараты в этом случае пациент получает внутривенно, в форме инъекций и капельниц. В результате этого лечения сокращается количество лейкозных клеток, однако в определённый момент нарушается также производство здоровых кровяных клеток и наступает аплазия — состояние, при котором костный мозг не образует нормальных клеток крови. Снижение количества кровяных телец приводит к подверженности инфекциям, анемии и склонности к кровотечениям.
Примерно через 2 недели после окончания курса химиотерапии нормальное кроветворение восстанавливается. Если лечение прошло успешно, лейкозные клетки в крови больше не определяются. Однако, если на этом этапе лечение прекратить, заболевание возникнет снова, поэтому для поддержания достигнутого результата необходимо предпринимать дальнейшие меры.
Выбор метода дальнейшего лечения осуществляется с учётом результатов лабораторных исследований. При острой миелоидной лейкемии огромную роль играют генные и хромосомные мутации, так как клетки с одним типом мутаций хорошо реагируют на химиотерапию, а с другим — хуже. Поэтому в первом случае в качестве последующего лечения пациент получает ещё несколько курсов химиотерапии, а во втором случае зачастую требуется пересадка костного мозга или стволовых клеток. Если это невозможно, проводят симптоматическое лечение.
В случае возникновения рецидива пациент проходит ещё один курс химиотерапии, но с применением других препаратов, так как лейкозные клетки могли выработать резистентность (устойчивость) к ранее используемым медикаментам.
Одна из форм лейкемии, острый промиелоцитарный лейкоз, отличается тем, что в 95% случаев полностью излечивается при помощи транс-ретиноевой кислоты и триоксида мышьяка в сочетании с химиотерапией.
Лечение острой лимфоидной лейкемии
Лечение острой лимфоидной лейкемии также проводят при помощи цитостатических медикаментов, но отличных от тех, которые применяют при миелоидной форме.
Первичная терапия длится 6-8 недель. Помимо обычных химиотерапевтических препаратов, которые пациент получает внутривенно или в форме таблеток, определённый вид цитостатиков пациенту вводят напрямую в ликворное пространство. Кроме того, проводят облучение головного и верхней части спинного мозга. Таким образом уничтожают лейкозные клетки, которые при этой форме заболевания часто поражают нервную систему. Необходимость введения препаратов в ликворное пространство, а также облучения головного и спинного мозга связана с тем, что из-за наличия гематоэнцефалического барьера химиотерапевтические препараты, получаемые внутривенно или перорально, не могут на ткани нервной системы.
В общей сложности лечение длится около 2-х лет. На второй год пациенты обычно уже чувствуют себя хорошо и могут вернуться к нормальной жизни.
В последние годы выбор дальнейшего лечения осуществляется с учётом количества лейкозных клеток, оставшихся в организме после достижения полной ремиссии. Этот показатель называют минимальной остаточной болезнью (МОБ). В зависимости от результата терапию прекращают через небольшой промежуток времени, продолжают в течение длительного времени или же назначают более интенсивную терапию. В последнем случае обычно требуется трансплантация стволовых клеток.
Кроме того, при выборе дальнейшего лечения большую роль играют тип генных и хромосомных мутаций. Например, при наличии филадельфийской хромосомы дополнительно применяют ингибитор киназы иматиниб. Иногда эти данные дают прогноз о том, как болезнь будет реагировать на химиотерапию.
При рецидиве применяют те же методы, что и при миелоидной форме: после химиотерапии необходима пересадка стволовых клеток.
Лечение лейкемии у пожилых людей затруднено как правило из-за большого количества сопутствующих заболеваний и худшей переносимости химиотерапевтических препаратов. Зачастую врачи вообще отказываются от проведения интенсивной химиотерапии и назначают только симптоматическое лечение, в частности, переливание крови, а также профилактику и лечение инфекционных заболеваний. При необходимости проводят низкоинтенсивную химиотерапию.
Лечение хронических форм лейкемии
В отличие от острых форм лейкемии, хронический лейкоз не всегда необходимо начинать лечить сразу после постановки диагноза. Если терапия всё-таки необходима, то она обычно более щадящая и более продолжительная.
Лечение хронической лимфоидной лейкемии
В некоторых случаях при хронической лимфоидной лейкемии лечение не требуется вообще.
Решение о необходимости терапии принимают с учётом нескольких факторов. На стадии А по классификации Бине (при отсутствии анемии и нормальном уровне тромбоцитов, а также увеличении лимфоузлов не более чем в 3-х областях) лечение, как правило, не требуется. Пациентам рекомендуют регулярно проходить амбулаторное наблюдение. На стадии B (при отсутствии анемии и нормальном уровне тромбоцитов, но увеличении лимфоузлов более чем в 3-х областях) лечение целесообразно начинать при возникновении B-симптомов (повышенная температура, ночная потливость, потеря веса), сильном или очень быстром увеличении лимфоузлов, увеличении селезёнки, сильном повышении уровня лейкоцитов, сгущении крови, увеличении числа лимфоцитов в 2 раза за меньше чем 6 месяцев, а также при аутоиммунной тромбоцитопении (недостатке тромбоцитов) и анемии (недостатке эритроцитов) на фоне неэффективности кортизона. На стадии С (при наличии анемии и тромбоцитопении, а также увеличении лимфоузлов более чем в 3-х областях) лечение требуется обязательно.
В настоящее время есть возможность проведения обследований, которые позволяют спрогнозировать дальнейшее течение заболевания. Для пациентов с плохим прогнозом это подразумевает своевременную и более интенсивную терапию.
К методам лечения хронической лимфоидной лейкемии относят химиотерапию при помощи одного препарата или сочетания нескольких препаратов, а также сочетание химиотерапии и препаратов на основе антител. Аллогенная (донорская) трансплантация костного мозга показана только в исключительных случаях.
У пациентов с хронической лимфоидной лейкемией как правило ослаблен иммунитет, поэтому они сильно подвержены инфекциям. При возникновении инфекционных заболеваний им необходимо принимать антибиотики. В некоторых случаях для повышения иммунитета применяют капельницы с иммуноглобулинами.
Лечение хронической миелоидной лейкемии
Из всех видов лейкоза хроническая миелоидная лейкемия изучена лучше всего. В 95% случаев при этом виде лейкемии в патологических клетках обнаруживают так называемую филадельфийскую хромосому. Эта приобретённая мутация приводит к тому, что лейкозные клетки производят молекулы белка, состоящие из двух фрагментов, которые обычно в такой комбинации не встречаются. В результате присутствия в организме аномальных белков клетки получают неверные сигналы к делению.
Для лечения ХМЛ обычно применяют препарат иматиниб, молекулы которого распознают аномальные белки, соединяются с ними и тем самым блокируют неверные сигналы. В случае непереносимости иматиниба для лечения этого заболевания используют медикаменты дазатиниб и нилотиниб. В большинстве случаях использование этих медикаментов на ранних стадиях позволяет добиться полного излечения заболевания. Недавно специалисты начали применять препараты босутиниб и понатиниб. Их назначают в случае неэффективности иматиниба, дазатиниба и нилотиниба, или при развитии рецидива.
При неэффективности или непереносимости вышеназванных препаратов при ХМЛ выполняют аллогенную трансплантацию стволовых клеток. С её помощью также можно добиться полного излечения, но этот метод имеет ряд побочных эффектов.
Для оценки эффективности лечения и выявления оставшихся лейкемических клеток в организме при ХМЛ применяют метод полимеразной цепной реакции (ПЦР), позволяющий контролировать эффективность терапии и вовремя обнаружить рецидив.